![Publié sur le site de l’Agence Science Presse, 9 novembre 2020 On peut lire l’article ici. Les citoyens ne sont pas tous convaincus du bien-fondé de la vaccination. Et certains ont des appréhensions quant aux effets secondaires possibles. Voici un survol de ce qui se passe dans votre corps quand vous vous faites vacciner et de la façon dont les vaccins agissent. Ceci est le dernier d’une série de trois articles sur les vaccins. Pour lire les deux autres, c’est par ici: […]](https://stephanedesjardins.monolithmtl.com/wp-content/uploads/2020/11/vaccins-360x151.png)
Publié sur le site de l’Agence Science Presse, 9 novembre 2020
Les citoyens ne sont pas tous convaincus du bien-fondé de la vaccination. Et certains ont des appréhensions quant aux effets secondaires possibles. Voici un survol de ce qui se passe dans votre corps quand vous vous faites vacciner et de la façon dont les vaccins agissent.
 Ceci est le dernier d’une série de trois articles sur les vaccins. Pour lire les deux autres, c’est par ici:
Ceci est le dernier d’une série de trois articles sur les vaccins. Pour lire les deux autres, c’est par ici:
Qu’est-ce qu’un vaccin??
Un vaccin est une préparation biologique administrée dans le but de prévenir la propagation d’une maladie. Il contient un ou plusieurs antigènes, qui sont normalement des microbes morts ou affaiblis, ou certains de leurs composants, explique Cécile Tremblay, médecin microbiologiste infectiologue et professeure à l’Université de Montréal.
D’origine naturelle ou synthétique, ces antigènes sont reconnus par le système immunitaire, notamment les anticorps. Ils sont incapables de développer la maladie, mais ils restent vivants et conservent une certaine capacité à se répliquer dans l’organisme. Des approches nouvelles font appel à la génomique : certains vaccins comportent une partie de l’ARN du virus qu’on cherche à contrer.
Plusieurs de ceux actuellement testés contre le coronavirus incluent des formes mutantes du virus pour que le système immunitaire les reconnaisse. Car un virus subit toujours des mutations au fur et à mesure qu’il se propage, de sorte que plusieurs variantes, ou souches, circulent simultanément dans différents territoires ou dans un même environnement.
Ce qui se passe dans notre corps
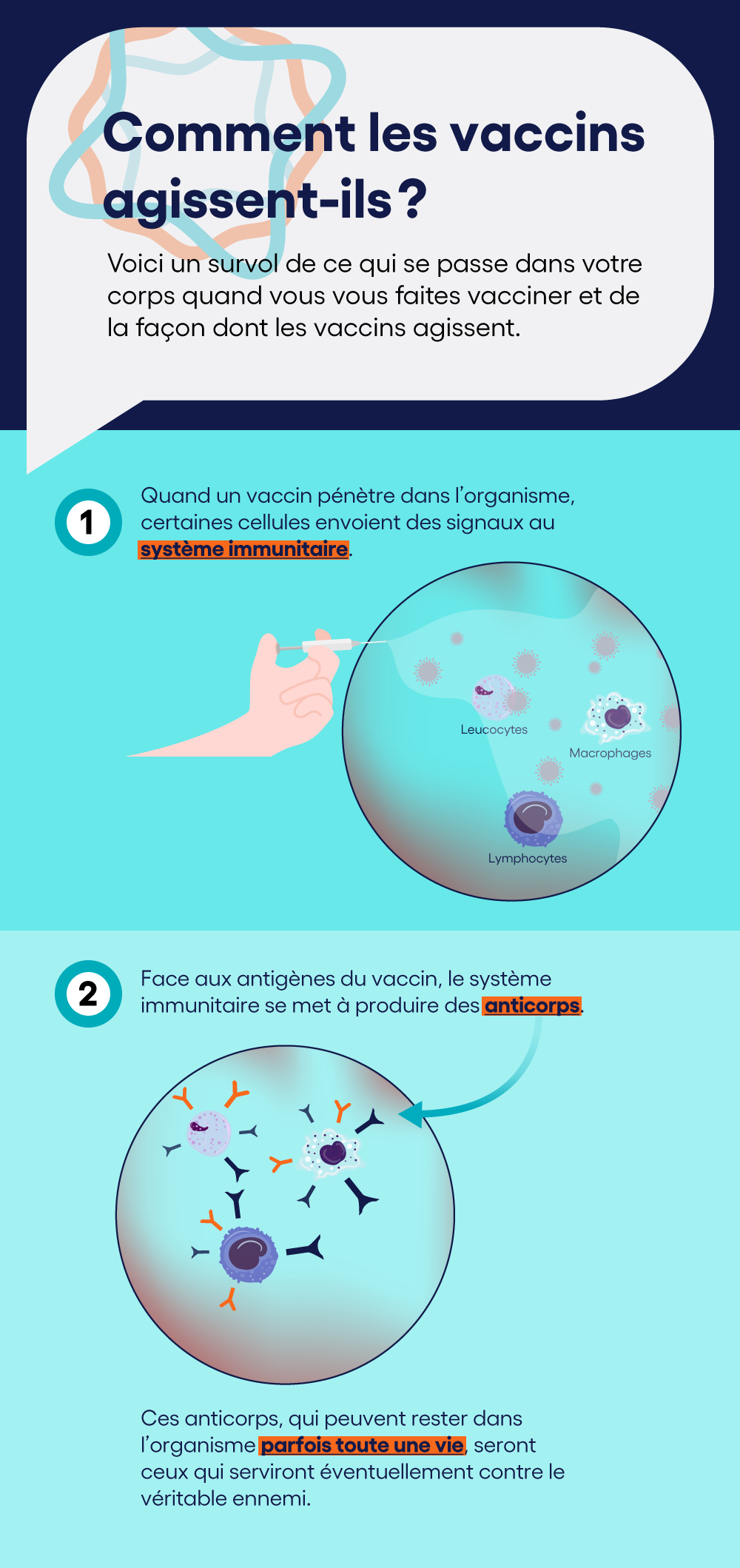
Le but d’un vaccin est de faire réagir le système immunitaire pour qu’il reconnaisse le véritable microbe, le jour où il y sera vraiment confronté. Face aux antigènes du vaccin, le système immunitaire se met donc à produire des anticorps, et ces anticorps seront ceux qui serviront éventuellement contre le véritable ennemi.
Quand un vaccin pénètre dans l’organisme, certaines cellules envoient des signaux au système immunitaire pour qu’il soit aux aguets : les macrophages (ou cellules MK) produisent des cytokines, des protéines qui stimulent les lymphocytes, des globules blancs (ou leucocytes) qui défendent l’organisme contre des agressions infectieuses. Le jour où l’organisme sera véritablement infecté, le système immunitaire reconnaîtra rapidement le microbe et lancera les anticorps appropriés.
Pour infecter un organisme avec succès, un virus doit traverser la membrane cellulaire. Les coronavirus comme la COVID-19 y parviennent en s’enveloppant de protéines qui fusionnent avec la membrane de la cellule, initiant ainsi l’infection. Grâce au mécanisme de défense stimulé par un vaccin, les anticorps se lient à des protéines situées à la surface du microbe pour le détruire.
Lorsqu’ils mettent au point un vaccin, les chercheurs doivent identifier la protéine située à la surface du microbe la plus susceptible d’être attaquée par le système immunitaire. Celle de la COVID-19, la glycoprotéine «?spike?», est connue depuis longtemps. Elle lie le virus aux cellules humaines par un récepteur situé sur leur surface, l’ACE2. Avec la Covid-19, les chercheurs ont un niveau de difficulté supplémentaire : ils ne peuvent cibler les mêmes anticorps impliqués dans la lutte à un autre coronavirus, le SRAS.
Durée de vie d’un vaccin
Une fois créés, les anticorps demeurent dans l’organisme pour une durée de temps variable. Certains vaccins durent toute la vie ou presque, comme ceux de l’hépatite B. D’autres ont efficacité de quelques mois, comme le vaccin contre la grippe. Parce que certaines maladies sont plus résistantes que d’autres (diphtérie, tétanos, typhoïde, rougeole, oreillons, rubéole, VPH, coqueluche et grippe), certains vaccins nécessitent un rappel : on doit inoculer la personne une seconde fois, plusieurs mois ou années plus tard. Les opinions divergent quant à la durée de vie d’un éventuel vaccin contre la COVID-19 et s’il faudra plus d’une dose.
Une efficacité influencée par différents facteurs
Aucun vaccin n’est efficace à 100 %. Son efficacité dépend de plusieurs facteurs, les principaux étant l’âge, l’état de santé et le degré de parenté entre les souches de virus qui circulent dans la population et celles que contient le vaccin, ainsi que le nombre de personnes vaccinées.
Les experts estiment qu’une campagne de vaccination remporte un succès appréciable lorsque 50 % des gens inoculés ne tombent pas malade. Même à ce niveau, une campagne de vaccination est jugée plus efficace que le principe «?d’immunité de groupe?», selon lequel il faut que 70 % des gens aient été infectés pour qu’une population soit considérée comme suffisamment immunisée. L’immunité de groupe exige de longs délais et entraîne une mortalité supérieure.
Les effets secondaires
Inoculer un vaccin entraîne habituellement des effets secondaires bénins : de la fièvre, une inflammation (rougeur, bosse) à l’endroit de l’injection, un mal de tête, des troubles digestifs ou une réaction allergique bénigne. L’écrasante majorité de ces réactions surviennent dans les 15 minutes suivant l’administration durant lesquelles on recommande qu’une personne qui reçoit un vaccin demeure sur place pour que le personnel médical puisse réagir en cas de réaction allergique.
Dans un très petit nombre de cas, les effets secondaires peuvent être plus graves, et c’est la raison pour laquelle la dernière étape des tests doit être effectuée sur plus de 10?000 personnes, voire jusqu’à 30?000 : pour détecter de tels effets secondaires dont l’occurrence sera nécessairement rare. Les autorités de santé canadiennes surveillent l’innocuité de chaque vaccin, depuis leur découverte jusqu’après leur commercialisation. Ils effectuent systématiquement des études d’effets secondaires après l’immunisation.

 87
87

